妊娠中の感染症について3
梅毒 (梅毒トレポネーマ:Treponema pallidum)
国立感染症研究所 梅毒とは
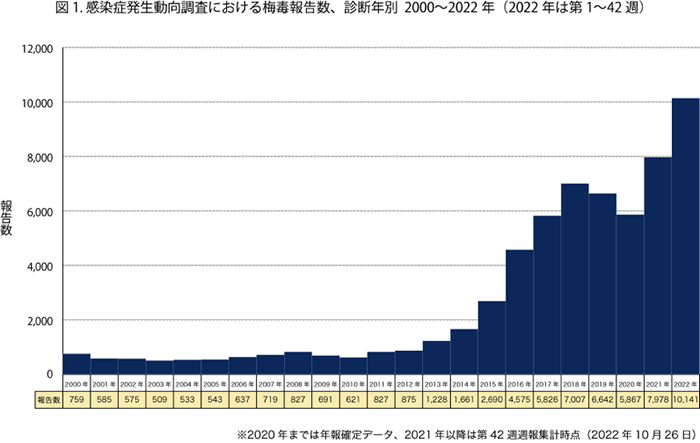
梅毒は主として性行為によって感染し、世界中に広く分布していますがペニシリンによる治療が確立して以来激減し、2012年までは年間600~900件ペースでしたが近年急増し、2018年は7,000件、2022年には1万件を突破しました。原因としてはSNSを介した“おいた”(古!)が爆増の原因のようです。おそるべし。
ⅰ 感染経路
⑴ 後天梅毒:主として性行為によって感染
⑵ 先天梅毒:梅毒に感染した母親から経胎盤的に感染
妊婦健診による梅毒の早期発見は母子感染による先天梅毒の予防にあります
ⅱ 症状
梅毒感染の潜伏期間は約3週間で、経過は4期に分けられます。現在では第3期以降の梅毒はわが国でみることはほとんどありません。
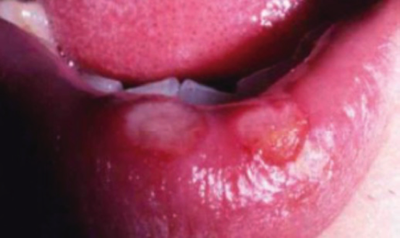
第1期:TPが侵入下局所に感染後3週で無痛性の硬結(初期硬結)が出現、その後周囲が硬く盛り上がり、潰瘍が形成され硬性下疳となります。鼠径部リンパ節腫脹を認めることもあります。これらの症状は2〜3週間で自然軽快します。
これらの病変は痛みを伴うことが少ないため、女性性器や咽頭に病変が生じた場合には気づかないことが多いく。また、治療しなくても1ヶ月程度で自然に良くなってしまうため、見逃されてしまう可能性があります。本人に自覚がない場合は、この期間に梅毒は他の人へと広がっていきます。くわばらくわばら(古古!)
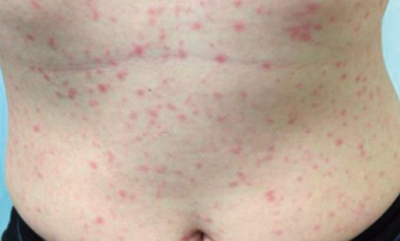
第2期:硬性下疳の出現から2〜8週後TPが血行性に全身に広まり、バラ疹、丘疹性梅毒、梅毒性乾癬、扁平コンジローマなどさまざまな皮膚症状を呈し、潜伏梅毒として消退・再発を繰り返します。
第3期:感染後3年以上経過すると、結節性梅毒やゴム腫を認めます。皮膚や骨に潰瘍形成を起こし顔貌などに変化をもたらします。
第4期:中枢神経系や心臓血管系が侵され、脊髄癆、大動脈瘤、大動脈炎などを生じる。
ⅲ 診断方法
血液検査:STS法、TPHA法、FTS-ABSなど。先天梅毒は臍帯血の抗体価測定、臨床症状より診断
ⅳ 母子感染経路
経胎盤感染
ⅴ 妊娠・胎児への影響
先天梅毒は、梅毒感染妊婦より全妊娠期間に成立します。ペニシリン投与により、98.2%予防可能です。未治療の場合約40%が流産、死産、約40%が先天梅毒発症。
胎児:流早産、子宮内胎児死亡、IUGR
新生児:早発性先天性 出生後、数週から2,3ヶ月で発症します
肝脾腫、黄疸、肺炎、貧血、血小板減少による点状出血
骨病変:上腕骨、大腿骨などの長幹骨に骨軟骨炎、骨膜炎など
鼻炎:鼻汁、鼻閉、鼻の変形(鞍鼻)
皮疹:手掌や足底の水疱(梅毒性天疱瘡)、斑状丘疹
水頭症、脳神経麻痺、脳梗塞
遅発性先天梅毒 2歳以降に症状が発現
Huntchinson 3徴候(Huntchinson歯、内耳性難聴、実質性角膜炎)、扁平コンジローマ、ゴム腫、神経梅毒症状
ⅵ 治療
妊婦、先天梅毒ともペニシリン投与
ⅶ 予防
スクリーニングの必要性:あり
ⅷ トピックス
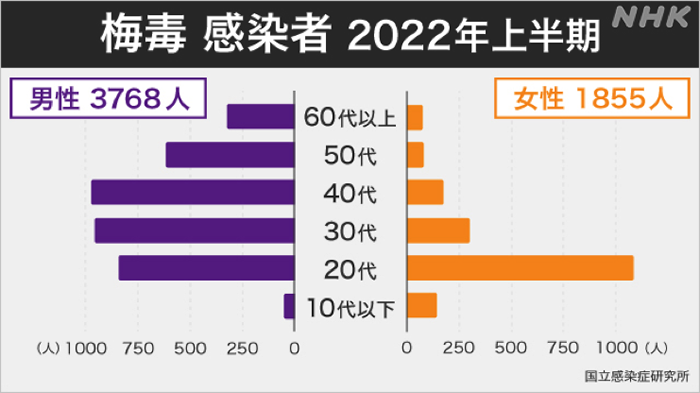
感染状況です。女性は20代が圧倒的ですが、男性はやはりオヤジが多いようです。
淋病(淋菌:Neisseria gonorrhoeae)
国立感染症研究所 淋菌感染症とは
淋菌感染症は性感染症の中ではクラミジアに次いで多い疾患で、旧約聖書の時代から知られている性感染症だそうです。
ⅰ 感染経路
性行為感染 潜伏期間は男性では感染後数日で尿道炎、女性では1〜2週間ですが女性の場合無症状のことも多いのですが上行性に炎症が波及していくことがあり、クラミジア感染症とともに、骨盤炎症性疾患、卵管不妊症、子宮外妊娠、慢性骨盤痛の主要な原因となります。
その他、咽頭や直腸の感染では症状が自覚されないことが多く、これらの部位も感染源となります。
淋菌感染症は何度も再感染することがあります。
妊婦の罹患率:0.1%程度。近年増加傾向にあります。
ⅱ 症状
おりものの増量、ただし自覚するものは2/1以下
ⅳ 母子感染経路
経産道感染
ⅴ 妊娠・胎児への影響
絨毛膜羊膜炎による流早産、IUGR、
新生児結膜炎 生後2〜4日に発症し多量の黄色膿性眼脂と結膜充血
ⅵ 治療 分娩前の検査と治療
ⅶ 予防
ⅷ トピックス
GBS B群溶連菌(GBS:group B streptococcus)
妊娠中のGBS検査について
B群溶連菌は腟の常在菌のひとつで妊婦の保菌率は10〜15%といわれており、新生児重症感染症の起因菌です。
ⅱ 症状 なし
ⅲ 診断方法
分娩前:母体腟分泌物のGBS培養
分娩後:新生児鼻腔、胃内容、外耳道の培養、臍帯血CRP、IgM測定
ⅳ 母子感染経路
経産道感染 陣痛や破水にともなって羊水に侵入し、胎児が飲み込んだ感染羊水は肺から血中に侵入して行きます。無治療のGBS保菌母体から出生した新生児の約50〜60%に垂直伝播し、その1〜2%に新生児GBS感染症を生じます。新生児GBS感染症は軽い呼吸障害、哺乳力の低下などから急激に肺炎、髄膜炎、敗血症に進行します。
ⅴ 妊娠・胎児への影響
妊婦への影響はありません。
新生児は出生後7日以内に発症する早発型(約8割)とそれ以降の遅発型(11〜18%)に分類されます。早発型は24時間以内の発症が85%で6~12時間以内に発症するものが多く、早産児では6時間以内に発症します。後遺症残存または死亡例では早発型:10〜20%、生後12〜24時間以内に発症した場合死亡率は70〜100%、遅発型:26〜39%、全体:12〜24%。症状は早発型では敗血症、肺炎が約5割、遅発型では敗血症4〜8割、髄膜炎5〜7割。死亡例は全体で6〜15%ときわめて重篤で、救命できても神経学的な後遺症を残します。
症状
新生児は生体防御機構が未熟なため発熱を呈さないこともあります。病像は敗血症、肺炎、髄膜炎のほか関節炎、蜂窩織炎、心内膜炎など多彩で重篤な症状を急速に呈することも多くあります。
ⅵ 治療
抗菌剤投与
ⅶ 予防
腟分泌物のGBS培養を妊娠32〜36週に行い、陽性者には分娩時にペニシリンの投与を行います。
しかし妊娠中の検査で約6割は陰性であり、分娩時の抗菌薬投与の対象になっていない現実はあります。米国では検査未実施、破水後12時間以上経過、37週未満の早期産、GBS感染症児の出産既往の妊婦には分娩時のペニシリン投与が推奨されています。
リステリア
リステリア・モノサイトゲネス感染症
リステリア症はリステリア・モノサイトゲネスという広く動植物や河川に分布している細菌による人畜共通感染症で、髄膜炎や敗血症、妊婦に感染した場合は流早産を引き起こすことがあります。
しかし、現在まで日本でのリステリアによる食中毒な妊婦含め1例も報告されていません。
ⅰ 感染経路
菌に汚染された食物を食べることで感染する食中毒のひとつ
欧米では、ナチュラルチーズなどの乳製品、生ハムなどの食肉加工品、スモークサーモンなどの介類加工品、コールスローなどのサラダなどでリステリアによる集団食中毒が発生しています。
リステリアは、他の一般的な食中毒菌と同様に加熱により死滅しますが、食品を冷蔵庫内や塩漬けでもリステリアは増殖し、食中毒の原因になる恐れがあります。
妊婦のリステリア感染症の頻度は稀ですが児に重大な影響を及ぼすので注意が必要です。しかし、今まで日本での食物を通しての感染はナチュラルチーズが原因と推定される1例のみで重症化(食中毒)の報告は妊婦を含め1例もありません。
そのため過度に神経質になる必要はありませんが、生ハムやチーズばかり貪り食べることは控えましょう(笑)
ⅱ 症状
無症状のことも多く感冒様症状やインフルエンザのような高熱を発したり、意識障害や痙攣を伴うこともある。一般の細菌性食中毒の様な胃腸症状は示しません。
ⅲ 診断方法
血液、髄液より検出する
潜伏期間は平均3週間ですが2時間以内から1ヶ月以上と幅広く認められます。
ⅳ 母子感染経路
経胎盤感染
ⅴ 妊娠・胎児への影響
敗血症や髄膜炎など生命に危険が及ぶ重症感染は免疫が低下している妊婦や新生児、免疫の弱まった病人に多く、また胎盤の絨毛細胞がリステリアの感受性が高いことが知られています。
胎児敗血症では、妊婦から子宮内の胎児に垂直感染が起こり、流産や早産の原因となります。妊娠中の感染の20%が流産、死産、生存した児の68%が新生児敗血症に移行するという報告があります。
妊婦は発熱、悪寒、背 部痛を主徴とし、胎児は多くは出生後短時日のうちに死亡します。
ⅵ 治療
ペニシリン系を中心とした抗生剤投与
ⅶ 予防
・感染の可能性のある食品(チーズ、生ハム、調理されたサラダなど)を避けましょう。
・生野菜はしっかり洗い、食べる場合には、しっかりと調理し、汚染を避け、調理済みで傷みやすい食品は短期間のみ冷蔵保存しましょう。これは他の細菌性の食中毒予防と同じですね。
・ヒト-ヒト感染は母子感染以外には起こらないため、患者の隔離は必要ありません。
原虫 トキソプラズマ
トキソプラズマ症
原虫って・・・ 原虫とはなんでしょう。単細胞生物でゾウリムシやアメーバも原虫の仲間です。
ⅰ 感染経路
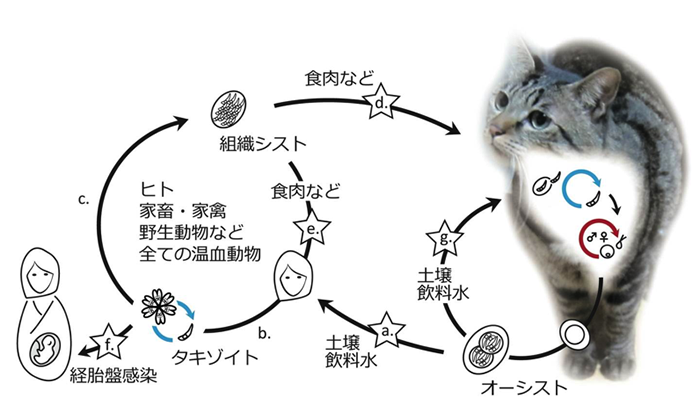
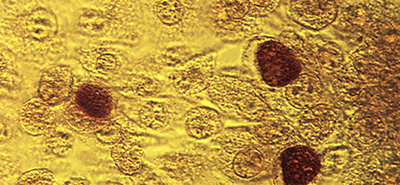
猫に寄生するトキソプラズマ原虫による経口感染を起こします。加熱処理の不十分な肉(馬刺し、鳥刺し、牛刺し、レアステーキなど)を食べたり、猫の糞、糞に汚染された土との接触により感染します。
ⅱ 症状
症状のない場合(不顕性感染)が多く、発熱、発疹、頸部リンパ節腫脹が見られることもありますがほとんど自覚はありません。
ⅲ 診断方法
血中トキソプラズマ抗体(IgG、IgM)
ⅳ 母子感染経路
胎内感染(経胎盤感染)のみ
ⅴ 妊娠・胎児への影響
流産、早産、先天性トキソプラズマ症:眼症状(網脈結膜炎)、低出生体重、脳・神経症状(脳室拡大、小頭症、精神運動発達遅延、脳性麻痺、痙攣など)、皮膚(黄疸、発疹、貧血)など
胎児に感染を起こした場合、9割は症状を呈しませんが、約1割が先天性トキソプラズマ症を発症し、出生時、症状のある場合、4年以内に12%が死亡、生存しても85%に後遺症を残します
ⅵ 治療
アセチルスピラマイシン内服
ⅶ 予防
加熱処理が不十分な肉類の摂取を控えましょう。
妊娠中に肉を食べる時には必ず中までしっかり火を通して食べましょう。ステーキ屋さんでウエルダンを頼んだのに、切り口が少しピンクなお肉をたべちゃった、とか低温調理だとどうよ?などややこしいことを言う方がいます(笑)67°以上で5分だそうですが、ガチガチに焼いたステーキは出さないでしょうし、まあ、妊娠中は厚いお肉は我慢しましょうね。
猫の糞から感染を起こすので(特に野良猫や外飼いの猫)不用意に知らない猫との接触を避けましょう。猫の糞に汚染された土に触れない。
妊婦の野良仕事は控えましょう(笑)
クラミジア(クラミジア・トラコマティスChlamydia trachomatis)
性器クラミジア感染症
クラミジア科は細菌とウイルスの中間的な病原体です。最も発生頻度が高い性感染症で、とりわけ20歳代女性に多く、女性では子宮頸管炎、骨盤内付属器炎(PID)、肝周囲炎(Fitz-Hugh-Curtis症 候群)、不妊などを起こします。妊婦の感染は新生児のクラミジア産道感染の原因となり、新生児肺炎や結膜炎を起こします。また淋菌との重複感染も多いことが知られています。
ⅰ 感染経路
性行為 潜伏期間クラミジア頸管炎の場合1〜3週間。無症候感染も多いので潜伏期間の同定は困難なため、すべての妊婦を対象としたスクリーニング検査が有用で、妊娠30週頃までに評価をします。
ⅱ 症状
帯下の増量 ほとんどは無症状、重症例では下腹痛など
ⅲ 診断方法
頸管粘液採取によるPCR法、DNA法 妊婦の陽性率1〜6%
ⅳ 母子感染経路
分娩時の産道感染。無治療陽性妊婦からの垂直感染率は20〜60%
ⅴ 妊娠・胎児への影響
妊娠への影響:子宮頸管炎から絨毛膜羊膜炎と感染が波及し、流早産の原因となります。
胎児への影響:
新生児結膜炎 生後早期(5〜12日)に発症し膿性、粘液性の眼脂と結膜の充血が特徴。
新生児肺炎 生後2〜12週にかけて発症し鼻汁、多呼吸、痙攣性の咳嗽を伴う無熱性の肺炎状症状を呈します。
ⅵ 治療
妊婦、新生児ともに抗菌剤投与 妊婦はパートナーも同時に検査、治療
ⅶ 予防
スクリーニング検査 流早産、結膜炎、肺炎予防のため必要
以上、おおまかにまとめてみました。ご参考になればと思います。


