染色体異常
今回は染色体異常についてお話ししますが、まず用語のおさらいです。
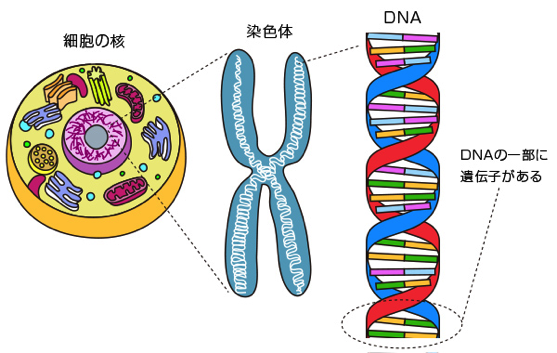
染色体、遺伝子、DNAなどよく見かける単語ですが、違いがよくわからないですよね。ここで整理しておきましょう。
染色体とは
ヒトの体はおよそ37兆個の細胞からできています。一つひとつの細胞には細胞核があり、核には遺伝に関わる「染色体」が存在します。染色体は22種類2組ずつ44本の常染色体と2本の性染色体、合計46本の染色体を持っています。半分の23本(常染色体22本+性染色体1本、X染色体またはY染色体)は父親から、もう半分の23本(X染色体)は母親から受け継ぎ、精子と卵子が受精して受精卵になり計46本になります。(46,XX:女性、46,XY:男性)
DNAとは
この染色体の重要な成分がDNA「デオキシリボ核酸」です。DNAは細長い2本の鎖が二重らせん構造(理科で習ったの覚えていますか)をとり、鎖の部分をつなげているのが4種類の「塩基」で、その塩基配列が遺伝情報として伝えられます。
遺伝子とは
DNAには遺伝情報を持っている部分と持っていない部分があり、このうち遺伝情報を持っているDNAのある特定の配列部分を「遺伝子」といいます。この遺伝子が、親の生物学的な構造や形態、機能といった特性を決定する重要な因子です。
ゲノムってなに
遺伝業界(笑)でよく耳にする「ゲノム(genome)」とは、DNAに含まれるすべての遺伝情報を表す言葉で、2003年にはヒトのすべての塩基配列が解明され、ヒトゲノムは約23,000個の遺伝子から成り立っていることが解明されました。
染色体疾患
出生児の3~5%に先天性疾患があり、そのうち染色体疾患は25%を占めます。しかし染色体検査を行い正常型の46,XXまたは46,XYでなければ染色体異常として報告されますが、必ずしも症状があるわけではありません。私たちも調べてみると実は染色体異常がみつかるなんてこともあります。
染色体疾患のある児の大部分は妊娠が成立しないか流産となり、後に示す3疾患でも80~90%は初期に流産となります。
数的異常と構造異常
染色体異常には数的異常と構造異常(形の異常)があります。
数的異常とは染色体の本数の異常で、異数性異常と倍数性異常に分けられます。数的異常は遺伝子の量に影響を与えるため表現型(症状や疾患)に影響します。ダウン症などは数的異常です。
構造異常は染色体を形作るDNAの糸が途中で切れて、元とは違う形で再構成された状態を指します。染色体部分の過不足のない均衡型構造異常と、量的異常をともなう不均衡型構造異常に分けられます。均衡型の染色体異常では本人の健康に影響を及ぼす可能性は高くはありませんが、流産、不妊の原因となることがあります。不均衡型異常の場合は妊娠が成立しても流産になったり、生まれてきた場合でもゲノムの量の変化の度合いによりさまざまな症状が現れます。
常染色体の異数性
常染色体トリソミー
通常2本ある染色体が1本または部分的な増加や重複により常染色体の数が増え(異数性)合計3本になること(trisomy)をトリソミーといいます。母体の年齢が上がるにつれて、出現率が上がります。
NIPTの対象とされるトリソミーについて(厚労省ワーキンググループ)
21トリソミー(Down症候群)
ダウン症候群は通常2本ある21番染色体が1本または部分的な増加や重複により合計3本になること(trisomy)による染色体の異常症です。ダウン症候群の名称は本症をはじめて報告したJohn Langdon Down博士の名前にちなんでいます。(アップダウンのダウンではありません)
約80%が妊娠初期に流産となり、ダウン症候群と診断された胎児の20~30%が流産、死産となります。出生児の染色体疾患の53%を占める、染色体疾患では最も多い疾患です。
出生600~800人にひとりの頻度で、全国で年間1,000人〜2,000人が出生し、現在日本には薬8万人のダウン症候群のある人が生活しています。
ダウン症候群では成長と知的発達の障害、心臓をはじめとした合併症(心疾患50%、消化管奇形、眼疾患、難聴など)様々な身体合併症を持つ可能性がありますが、重い合併症がなければ寿命は60歳を超えます。日本では8割が高校を卒業、卒業した9割が就職しています。(1/5 が一般就業、4/5が福祉就業)そしてダウン症候群を持つ方は就業形態や年収に関わらず約9割の方が「毎日をしあわせ」と感じていて、勉学や仕事に関しても肯定的な自己認識を持たれています。
アメリカでの調査でも患児の親のほとんどは、彼らを愛し、誇りに思い、人生を前向きにとらえており、本人も外見を含め自分のことが好きで、家族、兄弟姉妹を愛し、友達もすぐにできて、幸せに満たされた暮らしをしていると報告されています。
18 トリソミー(Edwards症候群)
18番染色体の全長もしくは部分重複が原因で出生率は5,000~8,000人にひとり、染色体疾患の18%、1:3で女児に多く認められます。妊娠早期から胎児の発育不全や超音波診断で疑われることも多く、妊娠初期に約90%が流産、診断確定後、約70%が流産、胎児死亡となります。
様々な重い合併症を伴い、1歳になるまで9割が死亡すると言われていましたが、最近我が国では積極的な治療手術介入などにより、1年生存率25%、心臓手術後の2年生存率50%となり、退院しての在宅管理が徐々に増え、感情表出や歩行も珍しいとまでいえないようになって来ています。
13トリソミー(Patau症候群)
13番染色体の全長もしくは部分重複が原因で、約12,000人にひとりの出生率で染色体疾患の約5%です。18トリソミーより若干予後は良く、アメリカの調査で10年生存率約20%との報告もあります。
その他のトリソミー
21、18、13以外のトリソミーは全て子宮内で流産してしまうか妊娠が成立しません。未認可の施設のHPには「21、18、13以外のトリソミーの検査がきる」ことを謳い文句にしていることがあり、確率も記載されており、「希少なトリソミーの頻度は全妊娠の0.34%、染色体異常妊娠の8~14%」などとしていますが、これは生まれてくる赤ちゃん、出生中の頻度ではなく、妊娠したうちの頻度なので、通常流産してしまいます。ごく稀に出生例がありますが、それこそ学会での報告ものです。
性染色体の異数性
性染色体の数的な異常は症状が乏しいことが多く、一生わからないで生涯を閉じることも多いと考えられています。また、疾患ではなく多様性の一部との考えからターナー女性、クラインフェルター男性と呼ぶこともあります。
ターナー(Turner)症候群
さまざまな染色体型があり、45,X(X染色体の欠損、女性の核型は45,XX)は4割程度で、部分的な欠失など。また症状もかなりの幅があります。女児2,000~2,500人にひとりの頻度ですが、症状が軽い場合は診断されていない可能性があるため、本当の頻度は不明です。
症状は、低身長、脊柱側弯、翼状頸、難聴、心疾患など。また多くのターナー女性は不妊の問題を抱えていますが、提供卵子による妊娠の報告もあります。
クラインフェルター(Klinefelter)症候群
47,XXYが代表核型で男性不妊の原因として有名です。男児500~1,000人にひとりの頻度ですが、クラインフェルター男性の多くは診断されておらず、10%が胎児や出生時、26%が小児期や成人になってから診断され、64%は診断されていないという報告もあります。高年妊娠のために行った羊水検査でたまたま診断されること多く、ダウン症、18トリソミーの次に頻度が高い染色体異常です。
多くは一生検査されることがなく原因不明の男性不妊とされているケースも多いと思われます。不妊以外では女性化乳房などの症状がある場合もありますが臨床的にはほぼ正常です。小児期に診断されるケースは小さな陰茎や精巣が契機となります。
現在では精子が少なかったり、無精子症であっても体外受精(顕微授精)で妊娠することも可能な場合も多くなっています。
トリプルX症候群(トリプルX女性)
核型は47,XXXで、羊水検査でたまたま見つかり、成人でこの疾患(?)を疑って検査をすることはありません。女児出生1,000人にひとり程度とされていますが多くは診断されていません。統計的にはIQの軽度低下傾向などがありますが妊娠もでき、再発率も高くないので“個性”のひとつと考えてよい範疇です。たとえ出生前検査で偶然見つかってもこれを理由に妊娠中断がなされるべきではないと考えます。
YY 症候群(YY男性、XYY男性)
47,XYYでトリプルX 症候群と同じく正常の範囲内と考えるべきです。男児1,000人にひとりといわれていますが多くは染色体検査を受けていません。積極的な性格、高身長、IQ軽度低下などの傾向はありますが、個性の一部と考えます。犯罪者が多いという報告がされた過去があり、今でも検索で出てきますが現在では否定されています。
転座
別々の染色体に切断が起こり、別の染色体と誤って修復が行われて起こります。通常は2種類の染色体間で起こり、相互転座と呼ばれます。染色体の形が変わるだけで、遺伝子の数や機能は変わらないので通常は無症状です。400~500人にひとりが持っているといわれ、200カップルにひとカップルに存在することになります。カップルの一方が均衡型転座の場合、受精卵での不均衡が生じやすく流産を繰り返したり不妊症の原因になり不育症カップルの5~10%程度に認められます。
また不均衡型に基づく表現型をもつ児の出生と関連します。実際には1,2回の流産は特に珍しいことではないので習慣流産や無精子症など一部しか染色体検査を受けることはありません。
ロバートソン転座
13、14、15、21、22番染色体の切断結合の異常で、13、21番染色体が含まれるロバートソン転座の場合、それぞれのトリソミーを持つ児が出生する可能性があります。ダウン症候群のうち転座によるものが4%程度であり、ほとんどがロバートソン転座によるものです。
《欠失》微小欠失症候群
欠失とはその名の通り染色体の一部が無くなることです。どの部位でも起こりえますが、起こりやすい場所が知られています。5p欠失症候群、4p欠失症候群、22q11.2欠失症候群などがあり、未認可NIPT施行施設のHPで見かける、微小欠失症候群は本症候群を指します。
22q11.2欠失症候群
疾患頻度は1/2,000~5,000といわれていて構造異常の中では最も頻度が高い疾患です。DiGeorge症候群など症状によりいくつかの疾患に分けられていましたが、現在は表現型の違いだけであり、22q11.2欠失症候群として統一されています。症状は様々で個人差が大きいことが特徴です。先天性心疾患、顔貌異常、口蓋裂、難聴など、精神運動発達遅滞は軽度なことが多く必ず発症するわけではありません。6~10%が親にも同じ欠失を認め、まったく無症状に近いこともあります。同じ欠失を持つ親が子供を授かっているわけですから、診断された胎児も出生後同様にごく普通に暮らしていくことも考えられ、それは診断を得られた時点ではわかりません。
また診断も一般に行われている羊水検査(G分染法)ではわからず、FISH法やマイクロアレイといったより詳細な検査法が必要となります。
Prader-Willi症候群・Angelman症候群
15q11.2欠失症候群の父由来の欠失がPrader-Willi症候群、母由来がAngelman症候群で、それぞれ頻度は出生15,000に1人です。
PWSは年齢によって症状が変化していきます。出生時からの不活発、筋緊張の低下、特徴的な顔貌、成長に伴い筋緊張は改善されますが3歳ごろから食欲亢進が明らかになり生涯を通して肥満の予防が課題となります。低身長で知的障害は軽度から中等度です。
ASは発達、神経症状が主体の疾患です。歩行開始は平均5歳、てんかん発作、多くの場合重度の知的障害を認めます。
その他の構造異常
逆位、重複、挿入、環状染色体、モザイク、キメラ、片親ダイソミー、過剰マーカー染色体といった異常や、構造異常はあるものの、本人の健康や流産、出産した児の先天異常などリプロダクションへの影響もない《正常多型》もあります。
構造異常はさまざまなタイプがあり、疾患頻度も低く、症状に現れないものもあります。その場合、FISH法やマイクロアレイといったさらに詳しいが必要になります。
時間的な制限(妊娠22週未満)もあり、詳しい検査を行っても判定が困難な場合やいまだに不明な部分もあります。また正常多型のように正常範囲内であるにもかかわらず、検査施設によっては正常変異であるとのコメントを付記しない場合もあり、その場合、担当医が周産期遺伝に精通していないと、カップルと安易に中絶を選択してしまうこともあります。
そういった問題もあり、我が国の認定施設では対象を21、18、13トリソミーのみとしています。
以上、染色体異常についておおまかにお話しました。
染色体異常には流産してしまうものや、重い疾患、症状を残すものもありますが、本人も全くわからず、流産や子供の異常をきっかけに判明することもあります。すなわち、私やあなたももしかしたら何らかの染色体異常を持っているかもしれません。(それを「異常」というのかという問題もあります)
またダウン症候群について最近では「ダウン症の子供」ではなく「ダウン症を持つ子供」と、障害としてではなく本人の持つ個性としてとらえるようになりました。
ネットではさまざまな情報が氾濫していて、まさに玉石混淆状態です。
重要なことは安易な気持ちで出生前検査を受けないということです
先天性、生まれながらの異常は出生の約3〜5%に存在し、染色体異常はそのうちの25%です。“異常”といわれているものの中には検査をしなければわからないような、症状のない“異常”もあります。また以前と違いわたしたちの社会も変わってきています。
ご家族、親族に遺伝性疾患をお持ちの方がいらっしゃる、高齢なので心配という方をはじめ、そういったリスクがない方も不安がある方は、全国に「遺伝外来」を開設している施設が多くあるので一度相談されることをお勧めします。


